- Ce trebuie facut pentru a scapa de ochelari?
- Care sunt tehnicile operatorii pentru reducerea dioptriilor?
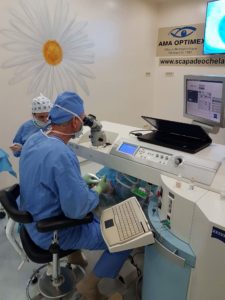
- Ce se intampla in timpul si dupa operatie?
- Ce se intampla daca dioptriile sunt mai mari?
Doriti sa scapati de ochelari, ati auzit despre operatiile cu laser pentru reducerea dioptriilor, dar nu stiti ce sa alegeti si ce aveti de facut?
Astazi, avem la dispozitie 4 tehnici de reducere a dioptriilor cu laser (SMILE, FemtoLASIK, PRK, PRESYOND) pentru miopie, astigmatism, hipermetropie, presbiopie. La toate tehnicile, dioptriile sunt reduse prin modificarea razei de curbura a corneei cu ajutorul laserului. Fiecare tehnica se adreseaza unui anumit tip de dioptrii, iar diferentele dintre ele constau in modul in care se intervine pe cornee si tipul de laser folosit (excimer, femtolaser sau ambele).
 Chirurgia refractiva cu laser a avut o evolutie fantastica din momentul in care a inceput sa fie utilizata ca metoda de tratare a dioptriilor, in anul 1989, ajungand in acest moment sa fie practicata pe scara larga la nivel mondial. De-a lungul timpului, s-au facut progrese fantastice care au fost determinate, in mare masura, de o dorinta continua de a perfectiona tehnicile, punand in prim plan rezultatele si acuratetea operatiei, confortul si siguranta pacientului, cat si rapiditatea refacerii postoperatorii. De la generatie la generatie, s-a marit considerabil valoarea dioptriilor corectate cu laser si s-au eliminat diversele „neajunsuri” precum durerea postoperatorie sau instabilitatea corneana. Toate tehnicile laser de corectie a dioptriilor au un grad foarte ridicat de siguranta. Tehnica ReLEx SMILE / SMILE PRO (Small incision lenticule extraction), a treia generatie de chirurgie refractiva, este cea mai moderna si rapida tehnica pentru reducerea dioptriilor mari, imposibil de corectat pana acum cu ajutorul laserului. Iar tehnica PRESBYOND ne permite să vă ajutăm să scăpați, printr-o intervenție cu laser, de ochelarii de aproape, atunci cand apare presbiopia.
Chirurgia refractiva cu laser a avut o evolutie fantastica din momentul in care a inceput sa fie utilizata ca metoda de tratare a dioptriilor, in anul 1989, ajungand in acest moment sa fie practicata pe scara larga la nivel mondial. De-a lungul timpului, s-au facut progrese fantastice care au fost determinate, in mare masura, de o dorinta continua de a perfectiona tehnicile, punand in prim plan rezultatele si acuratetea operatiei, confortul si siguranta pacientului, cat si rapiditatea refacerii postoperatorii. De la generatie la generatie, s-a marit considerabil valoarea dioptriilor corectate cu laser si s-au eliminat diversele „neajunsuri” precum durerea postoperatorie sau instabilitatea corneana. Toate tehnicile laser de corectie a dioptriilor au un grad foarte ridicat de siguranta. Tehnica ReLEx SMILE / SMILE PRO (Small incision lenticule extraction), a treia generatie de chirurgie refractiva, este cea mai moderna si rapida tehnica pentru reducerea dioptriilor mari, imposibil de corectat pana acum cu ajutorul laserului. Iar tehnica PRESBYOND ne permite să vă ajutăm să scăpați, printr-o intervenție cu laser, de ochelarii de aproape, atunci cand apare presbiopia.
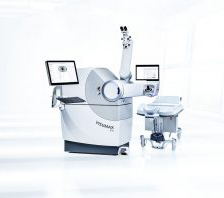
Clinica noastra este prima din Romania care a introdus tehnica ReLEx SMILE, în 2014, iar până acum am efectuat peste 6500 de intervenții SMILE. Aceasta tehnica cu femtosecunde, SMILE, se poate realiza exclusiv cu ajutorul laserului VisuMax de la ZEISS. Iar in anul 2022, am introdus tot in premiera in Romania, ultima generatie a acestui femtolaser, VisuMax 800, efectuand SMILE PRO, aceeasi interventie cu un timp intraoperator redus, pe care de regula o numim, simplu, ”SMILE”. Evoluția a continuat, așa ca in decembrie 2024, am efectuat in premiera in Romania prima interventie SMILE PLUS, care se adreseaza pacientilor cu hipermetropie.
De asemenea, am introdus tehnica laser PRESBYOND, tot in premiera in Romania, in anul 2019, iar Dr. Andrei Filip, Dr. Miruna Nicolae, Dr. Raluca Moisescu si Conf. Dr. Mircea Filip sunt primii medici chirurgi oftalmologi din Romania care practica aceasta tehnică, avand o experienta foarte bogata in chirurgia refractiva. PRESBYOND se bazeaza exclusiv pe tehnologia Zeiss si urmeaza pasii tehnicii FemtoLASIK, iar aici puteti citi mai multe despre aceasta tehnica inovativa.
Concret, ce aveti de facut daca ati ajuns in punctul in care doriti sa scapati de ochelari?

In primul rand trebuie efectuat un consult oftalmologic si cateva investigatii oftalmologice specifice, in urma carora medicul va poate spune daca sunteti un canditat potrivit pentru o operatie de reducere dioptrii cu laser si va va recomanda tehnica operatorie potrivita. Alegerea de a face o operatie de reducere dioptrii va apartine, acestea facand practic parte din categoria operatiilor estetice, adica pacientul alege sa o faca, nu este obligat. Medicul va va recomanda tehnica in functie de tipul afectiunii (miopie, hipermetropie, astigmatism, presbiopie), valoarea dioptriilor si multi alti parametri, inclusiv grosimea corneei.
De asemenea, este bine sa stiti ca operatia pentru reducerea dioptriilor reprezinta o optiune, trebuie sa fiti siguri ca va doriti aceasta interventie, ca o alternativa la ochelari sau lentile de contact. In clinica noastra, veti primi intotdeauna informatii si recomandari din partea medicului in ceea ce priveste optiunile pe care le aveti, iar acesta nu va va lasa sa faceti alegeri nepotrivite.
Care sunt tehnicile operatorii pentru reducerea dioptriilor?
| Info | PRK | FemtoLASIK | ReLEx SMILE sau SMILE PRO |
|---|---|---|---|
| Istoric | 1985 de catre Theo Seiler 1987 Marguerite McDonald | LASIK/FEMTOLasik:
1990-LASIK-Ioannis Pallikaris PRESBYOND: Prof. Dan Reinstein a dezvoltat aceasta tehnica sofisticata in anul 2004, iar din anul 2009 se efectueaza la scara larga. In anul 2018, Prof. Dan Reinstein a beneficiat de PRESBYOND, procedura inventata de el, pentru a-si trata propria problema. |
2006-Walter Sekundo |
| Tipul de laser folosit | Laser excimer | Femtolaser VisuMax 800 Laser excimer |
Femtolaser VisuMax 800 |
| Nr. dioptrii corectate | Miopie pana la -6 dioptrii Astigmatism miopic pana la -2 dioptrii Miopie si astigmatism miopic pana la -6 dioptrii combinate Hipermetropie pana la +1,5 dioptriise va stabili in urma evaluarii (consultatie, investigatii) |
FemtoLASIK:
Hipermetropie pana la +4 dioptrii PRESBYOND: Se va stabili in urma evaluarii (consultatie, investigatii) |
Miopie pana la -10 dioptrii Astigmatism miopic pana la -5 dioptrii Miopie si astigmatism miopic pana la -15 dioptrii combinatese va stabili in urma evaluarii (consultatie, investigatii)Hipermetropie pana la 7 dioptriiAstigmatism hipermetropic pana la 4 dioptrii |
| Avantaje si dezavantaje | Metoda este sigura si eficienta, dar presupune o recuperare mai lenta si dureroasa. Risc mai mare de regresie a dioptriilor/ vindecare vicioasa. | Recuperare rapida, lipsa durerii si stabilitate mai mare in timp a dioptriilor fata de PRK. Metoda a fost perfectionata in timp prin decuparea flap-ului cu ajutorul femtolaserului: cu margini verticale, cu o precizie de sub 1 micron, deci cu o stabilitate mai mare a corneei postoperator. Neajunsuri: Dupa operatie durerea oculara poate fi prezenta in ziua operatiei. Efectuarea flapului poate afecta structura de rezistenta a corneei. Flapul se poate cuta sau disloca si la o perioada mai mare dupa operatie. Vindecare vicioasa a flapului. In general in cazul aparitiei complicatiilor, acestea sunt cele mai serioase dintre cele 3 tehnici. |
Posibilitatea de a corecta dioptrii mari, recuperare rapida, lipsa durerii, metoda minim invaziva, afectarea minima a structurii de rezistenta a corneei. Stabilitate mare a dioptriilor in timp. ReLEx SMILE / SMILE PRO / SMILE PLUS combina avantajele PRK si LASEK (fara incizie pentru lambou) cu cele ale LASIK si Femto-LASIK (disconfort minim si refacere rapida a acuitatii vizuale), SMILE poate fi considerat un PRK fara durere si un FemtoLasik fara flap. |
| Preturi | https://www.amaoptimex.ro/wp-content/uploads/preturi/preturi_operatii.pdf | ||
Cu zece zile inainte de consult, investigatii si operatie trebuie sa renuntati la purtarea lentilelor de contact. Cu doua zile inainte de operatie trebuie sa urmati un tratament cu picaturi si pastile pe care vi le va recomanda medicul.
Ce se intampla in timpul si dupa operatie?
| Pregatirea | In ziua operatiei nu trebuie sa consumati cafea.
Inainte de a intra in sala de operatii, vi se face anestezie locala, cu picaturi. Este bine sa veniti insotit, pentru ca imediat dupa operatie veti vedea in ceata si nu veti putea conduce. |
||
| Cat dureaza procedura, incluzand pregatirea? | Aproximativ 20 de minute, iar timpii operatori fiind de ordinul zecilor de secunde in cazul tuturor tehnicilor | ||
| Cum se desfasoara? | Se bazeaza pe proprietatea epiteliului cornean de a se regenera si consta in indepartarea partiala a acestui strat cu ajutorul unui laser excimer | Se decupeaza un flap (capac) pe cornee cu femtolaserul, apoi corneea este remodelata cu laserul excimer | Laserul cu femtosecunde decupeaza o mica lenticula in interiorul corneei, care este extrasa ulterior printr-o incizie mica |
| Dupa operatie | Mergeti acasa, operatiile se desfasoara fara internare
Instructiuni postoperatorii:
|
||
| Simptome dupa operatie | Simptomatologia va fi neplacuta, fiind caracterizata de dureri oculare, senzatie de usturime si de corp strain, lacrimare abundenta, fotofobie marcata. Senzatiile neplacute pot dura pana la o saptamana pana se indeparteaza lentilele de contact. Timp de 6-12 luni pot aparea senzatii de ochi uscat si fotofobie. |
Vei simti o senzatie de arsura sau de corp strain in prima zi dupa operatie. Dupa operatie trebuie sa evitati sa va frecati la ochi timp de o luna, deoarece exista riscul de desprindere/descentrare a flapului cornean. Pacientii primesc ochelari de protectie pentru somn, pe care trebuie sa ii poarte in prima luna. Timp de 6-12 luni pot aparea senzatii de ochi uscat si fotofobie. |
O usoara usturime sau senzatie de corp strain in ochi, in primele ore dupa operatie. Vederea este incetosata si fluctuanta, dar cu evolutie buna pe masura ce orele si zilele trec. |
| Cum veti vedea dupa operatie? | Veti vedea slab imediat dupa operatie cu diferente de vedere intre cei doi ochi. In prima saptamana vor exista oscilatii mari ale acuitatii vizuale.Vederea se stabilizeaza treptat dupa indepartarea lentilelor de contact. Recuperarea vizuala se desfasoara pe parcursul a mai multe luni, fiind diferita de la o persoana la alta. |
Vederea incepe sa se recupereze imediat dupa operatie si variaza de la caz la caz. Recuperarea vizuala este rapida si se desfasoara pe parcursul a mai multe luni, fiind diferita de la o persoana la alta, putand exista fluctuatii de vedere. Cei mai multi pacienti recupereaza destul de mult in primele 24 de ore. | Vederea incepe sa se recupereze imediat dupa operatie si variaza de la caz la caz. Recuperarea vizuala este rapida si se desfasoara pe parcursul a mai multe luni, fiind diferita de la o persoana la alta, putand exista fluctuatii de vedere. Cei mai multi pacienti recupereaza destul de mult in primele 24 de ore. |
| Procesul de vindecare difera de la un pacient la altul! Exista situatii rare in care recuperarea este mai lenta. | |||
| Daca vi se pare ca evolutia nu este normala sau daca aveti probleme, este extrem de important sa anuntati medicul. Nerespectarea recomandarilor poate duce la aparitia unor complicatii grave! Dupa operatie, veti primi un numar de telefon de urgenta la care puteti suna. |
|||
| Durata tratamentului postoperatoriu | Veti primi tratamentul necesar dupa operatie | Veti primi tratamentul necesar dupa operatie | Veti primi tratamentul necesar dupa operatie |
| Cand va puteti relua activitatea obisnuita? | Dupa 14 zile, dar se evita traumatismele si frecatul la ochi cel putin 1 luna | Dupa 72 de ore se poate reveni o viata normala, dar se evita traumatismele si frecatul la ochi cel putin 1-6 luni | Dupa 48/72 de ore se poate reveni o viata normala, fara restrictii |
| Controale postoperatorii | Prima zi dupa interventie, la o saptamana, apoi in functie de recomandarea medicului.
In cadrul controalelor, in functie de nevoie, se vor efectua anumite investigatii (gratuit pana la 1 an de la operatie). La mai mult de un an dupa operatie consultatiile si investigatiile se vor efectua contra cost. |
Prima zi dupa interventie, la o saptamana, apoi in functie de recomandarea medicului.
In cadrul controalelor, in functie de nevoie, se vor efectua anumite investigatii (gratuit pana la 1 an de la operatie). La mai mult de un an dupa operatie consultatiile si investigatiile se vor efectua contra cost. |
Prima zi dupa interventie, la o saptamana, apoi in functie de recomandarea medicului.
In cadrul controalelor, in functie de nevoie, se vor efectua anumite investigatii (gratuit pana la 1 an de la operatie). La mai mult de un an dupa operatie consultatiile si investigatiile se vor efectua contra cost. |
Valoarea dioptriilor corectate este stabilita de catre medic, in functie de rezultatele consultatiei si a investigatiilor.
Interventiile laser pentru reducerea dioptriilor sunt considerate cele mai sigure operatii, cu o rata de reusita fara complicatii de peste 99%. Atat timp cat operatia decurge normal si pacientul respecta indicatiile postoperatorii, riscul de aparitie a complicatiilor este extrem de scazut.

Parerile pacientilor nostri pot fi vizualizate aici:
https://www.amaoptimex.ro/parerile-pacientilor/scapa-de-ochelari-testimoniale/
Ce se intampla daca dioptriile sunt mai mari?
Si in cazul dioptriilor mari avem solutii, acestea pot fi reduse prin implant cu cristalin artificial multifocal.
Pasii tehnicilor operatorii:
 Va invitam sa cititi mai multe informatii pe site-ul nostru de informare www.scapadeochelari.ro
Va invitam sa cititi mai multe informatii pe site-ul nostru de informare www.scapadeochelari.ro
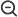










 Simptomele
Simptomele Diagnosticul blefaritei este in esenta un diagnostic clinic, bazat pe semnele caracteristice acestei afectiuni. Acestea orienteaza medicul catre cauza blefaritei. Medicul oftalmolog va poate recomanda, la nevoie, completarea consultatiei cu un examen de secretie conjunctivala cu antibiograma sau cu un consult dermatologic.
Diagnosticul blefaritei este in esenta un diagnostic clinic, bazat pe semnele caracteristice acestei afectiuni. Acestea orienteaza medicul catre cauza blefaritei. Medicul oftalmolog va poate recomanda, la nevoie, completarea consultatiei cu un examen de secretie conjunctivala cu antibiograma sau cu un consult dermatologic.